私が医者になった30年前ごろと比較して、本当に乳房全摘は行われなくなりました。日本乳がん学会が出しているガイドラインにも腫瘍径が3㎝以下でなければ温存してはいけない、と書かれていましたが、それも徐々に緩和され、今では要するに取り切れていればいい、にまで緩和されています。
ちなみに乳がんは2㎝以下が早期がん、つまり ステージ I とされますので、早期がんだろうがそうでなかろうが、手術そのものは取れればいいのであって、必ずしも全摘する必要はない、ということになります。いまでは1.5㎝以下であればラジオ波といって、がんに針を刺し、焼き切ることで手術そのものを行わないことも標準治療の仲間入りしています。
乳房全摘は本当に行われなくなりました。それでも治療成績は変わらない。もちろん温存すれば、ラジオ波で切らないようにすれば、治療成績が上がるわけではありません。治療成績が変わらないだけ。ただこれが非常に重要なのです。
つまり乳がんだからと言って、乳房を全摘する必要はない。そういうことになるからです。
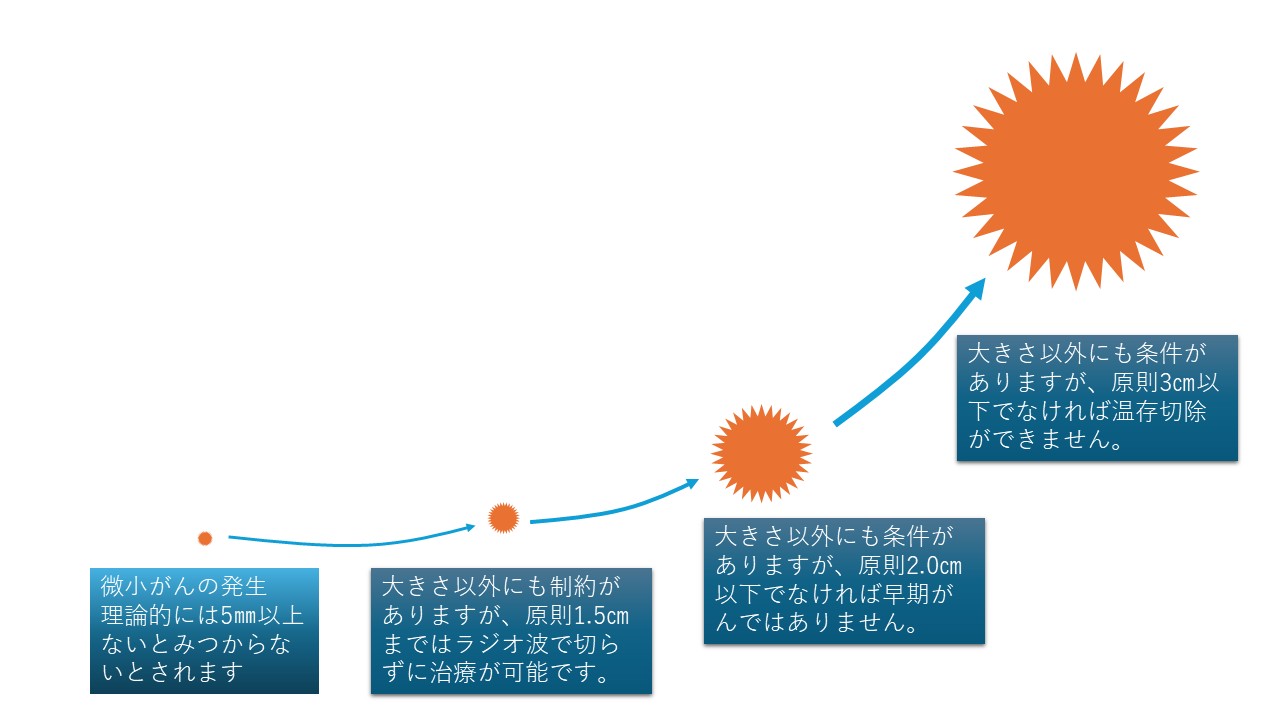
がんは細胞1個であっても発生すればがんです。ただそれを発見する方法はありません。それが2個 4個 8個と増えていっても同じです。最低限5mmないと現状の検査で見つけることは困難であるとされます。
5mmを超え、1.5cmまではラジオ波といって腫瘍に針を刺し、電磁波で焼き切ることで手術をせずに治すことができます。これはすでに標準治療です。(大きさ以外にも条件はあります)
2cmまでは早期がんである、とされます。(これも大きさ以外に上限がありますが、原則として2cmを超えていればDCISを除いて早期がんとされることはありません。)
3cmまでは温存切除で対応可能である、とされますが、実は腫瘍を取り切れていれば何cmあっても温存できます。皆さんにとって、術後に乳頭が残っていて、乳房の形がまだ保たれていれば温存したことになると思います。今では同時再建も可能なので、その意味からは乳頭そのものががんに侵されていない限りは ほぼほぼ全例で温存できるともいえます。
そしてそのどの方法を採用したとしても、治療成績に差がないこともわかっています。
「私は若いし、子供も小さい。絶対に死ぬわけにいかない。温存は選びません。乳房は全摘します。」
そういわれる患者さんはたくさんおられます。それは医師も同じ気持ちを持っており、特に若く、悪性度の高い乳がんの患者さんに対しては、今までより積極的な手術、つまり全摘が主流でした。
ただ乳房切除術は、高リスクの局所進行乳がんの若い女性の生存率を改善しなかったことが近年明らかになりました。2010年から2022年にかけて、45歳以下の女性の60%が乳房切除術を受けましたが、全生存率に有意差は認められませんでした(ハザード比0.74、95%信頼区間0.40~1.38)。手術時に40歳未満の女性も、乳房切除術による生存率の向上は見られませんでした。むしろ、腫瘍の生物学的特性と全身療法への反応、つまり術前に施行された抗がん剤やホルモン剤が効いたか効かなかったか、それが生存率を左右する唯一の重要な要因でした。
カリフォルニア州アーバインにあるシティ・オブ・ホープ・オレンジカウンティのジェニファー・ツェン医師は、米国乳腺外科医協会のシアトルでの会議の中で、今回の研究結果は、高リスクの早期乳がんを患う若い女性における乳房切除の必要性に関する従来の考え方に疑問を投げかけるものだと報告しました。
「手術でどれだけの範囲を切除するかは、患者の生存期間や乳房および周囲組織のがん再発の有無に影響を与えませんでした」とツェン氏は記者会見で述べた。「組織学的グレードと、全身療法後であっても残存したがんの総量は、患者の生存期間と乳房および周囲組織のがん再発の有無に影響を与えました。つまり、腫瘍の生物学的特性と薬物療法への反応は大きな違いをもたらしますが、温存するか、全摘するかを含めた乳房の手術範囲の選択は違いをもたらすことはないのです。」
ミネソタ州ロチェスターにあるメイヨー・クリニックのティナ・ハイケン医師(記者会見の司会者)は、「乳房温存を重視する若い女性にとって、この研究は朗報です。特に、人生において乳房温存が非常に重要となる時期にある女性にとってはなおさらです」と述べました。発表された論文には、患者と治療の特徴に関するより詳細なデータが掲載されており、乳がん専門医と患者が現在の診療状況を踏まえて研究結果を解釈するのに役立つでしょう。
「全身療法における進歩によって、若い女性が乳房を温存できる可能性が出てきたことは、本当に喜ばしいことです」とハイケン氏は述べました。
乳房手術の選択には、腫瘍の大きさ、がんの再発に対する患者の懸念、家族歴、遺伝的素因など、複数の要因が影響しますが、歴史的に見ると、乳がんを患う若い女性は、高齢の女性よりも乳房切除術を受ける頻度が高いのです。
「しかし、特に術前に抗がん剤やホルモン剤の補助療法を受けている患者にとって、より広範囲に乳房を手術で切除したからと言って、それが治療の成功にどれほどのメリットをもたらすかは明らかとは言えないのです」とツェン氏は述べた。「より広範囲な手術は、胸壁の感覚の永久的な喪失、身体イメージや自尊心の問題、性的な幸福感や興奮への影響、運動能力の低下、経済的負担の増加など、女性に大きな負担をかける可能性があるため、大規模な切除を加えることには慎重でなければなりません。」
乳房温存手術(BCS)と乳房切除術後の転帰を比較するため、ツェン氏らはI-SPY2臨床試験のデータを遡及的に検討しました。
I-SPY2臨床試験は、もともとは乳がんの治療成績を向上させるために、新規の術前補助療法を評価することを目的に設計されたものです。現在標準治療とされている抗がん剤による治療群と、新しい抗がん剤が出て、それが効きそうなら加える群に分けるもので、データ分析には、2010年4月から2022年6月までにI-SPY2に参加した1,737人の患者が含まれました。45歳以下の女性は、研究対象集団の約40%を占めました。つまり別の目的で組まれた臨床試験のデータを、流用してほかの分析に使ったわけです。
この臨床試験に参加された方を年齢で2つのコホート群に分けました。人種/民族、ホルモン受容体サブタイプ、腫瘍/リンパ節の特徴、組織学的グレードなど、患者または腫瘍の特徴に有意な差は認められませんでした。さらに、術前補助療法後の残存癌量(RCB)の分類分布も両群間で差はありませんでした。
結果:しかし予想通り、若い患者は45歳以上の女性(51.5%)に比べて乳房切除術を選択する頻度が高(症例の63.2%)かったことがわかりました。
2010年には症例の25%未満だった乳房温存手術(BCS)の割合は、2022年までの時間の経過とともに変化して、若い女性であっても増加していました。腋窩手術の範囲は、若い患者と高齢の患者で差はありませんでした(センチネルリンパ節生検65.0%対65.4%、腋窩リンパ節郭清35.0%対34.6%)。
追跡期間の中央値は5.4年です。全生存期間(OS)イベントは45歳以下のグループで80件、45歳以上のグループで120件発生し、局所再発は、若年患者で58件、45歳以上のグループで75件発生しました。多変量解析では、生存率( P =0.346)または局所再発のない期間に、手術の種類による差は認められませんでした。
生存率に有意な影響を与えたのは、組織学的グレード(III vs I/II、HR 2.46、95% CI 1.08-5.58、P =0.031)とRCB(RCBの範囲が広がるにつれてハザードが増加、P =0.003~P <0.001)のみでした。
「乳がんの手術方法の選択は心情的なものも含めて、様々なものがあることは分かっていますが、今回の研究は、若年であることだけでは必ずしも乳房切除術が必要ではないことを裏付けています」とツェン氏は述べました。
まとめ: 若い方、さらに抗がん剤を必要とする悪性度の高いがんであれば、心情的にも乳房全摘を選びがちになります。しかし ただ若いから、という理由だけで全摘を選んでも、結局生存率も、局所再発率も差は出ない、ということが今回わかりました。
ご予約専用ダイヤル
079-283-6103