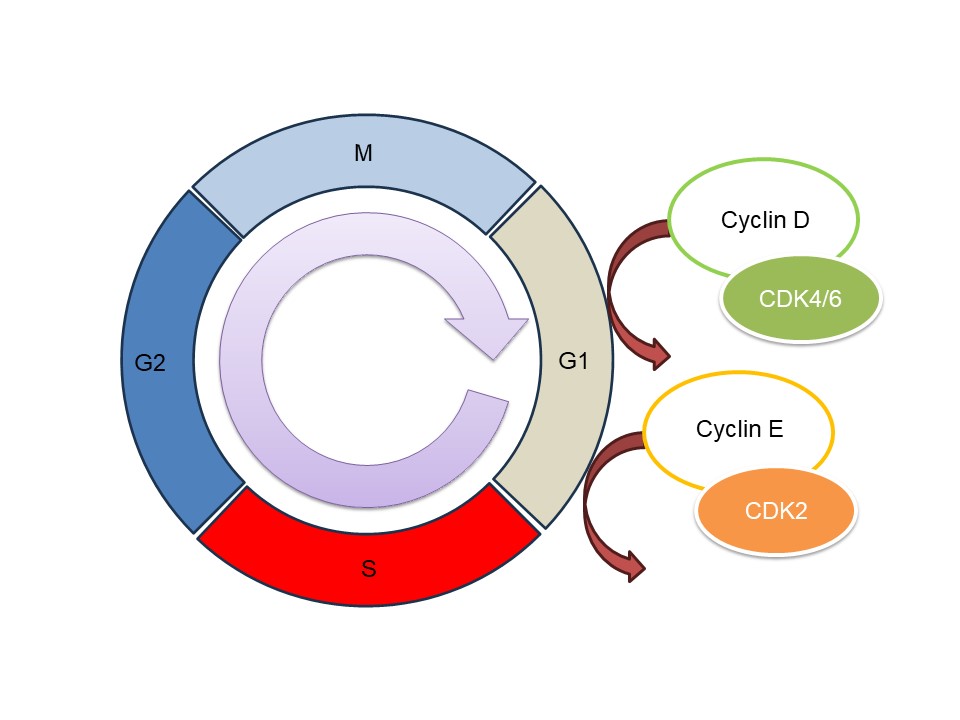
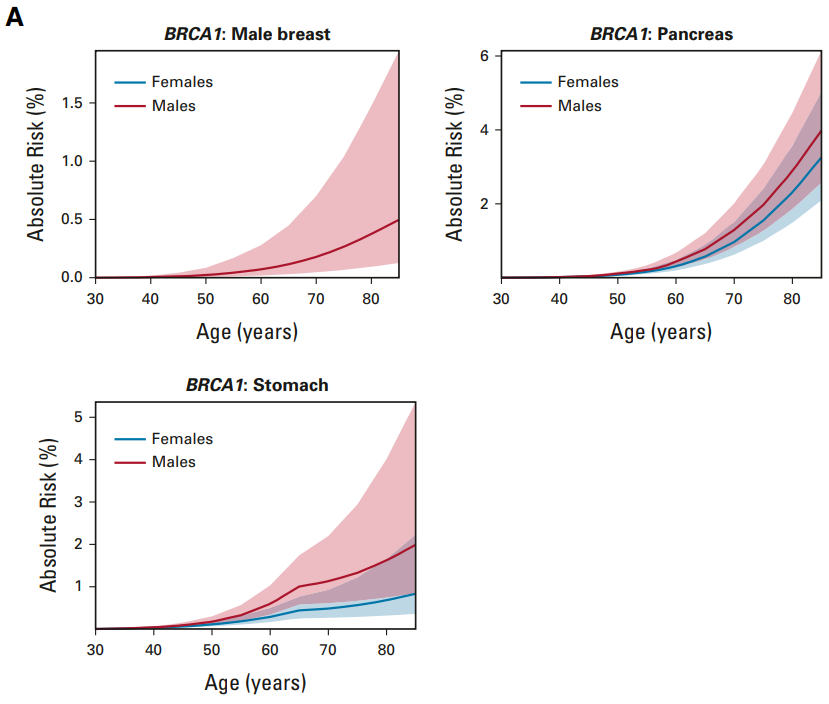
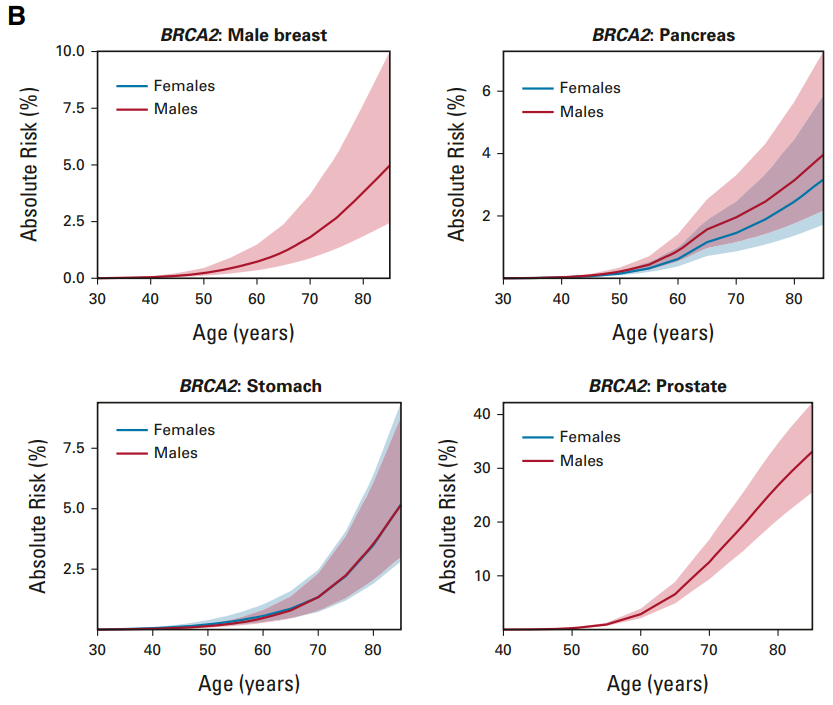
細胞は分裂することで増殖します。細胞分裂は周期があり、これが回転して1個が2個、2個が4個と増えていきます。これを自転車が走って進んでいくことにたとえます。後輪が回転して自転車が進むことで、がんが増殖するとします。
がん細胞に限らず、細胞はCyclin Dと呼ばれるタンパクの存在によって、細胞はG1期からS期へと進行し、DNAの複製を行うことが可能になります。つまり細胞分裂が進んでいきますが、このCyclin Dは自転車のペダルのようなもの、と思ってください。
Cyclin DはCDK(サイクリン依存性キナーゼ)と結合します。CDKは細胞内に存在しているタンパク質キナーゼです。これはペダルをこいでいる足と思ってください。誰かが漕がないとペダルは回りません。
Cyclin DにCDKが結合するとペダルが回り始め、それは特定のタンパクにリン酸基を付加することで細胞内のシグナル伝達を制御します。このリン酸基はチェーンのようなものです。チェーンは後輪に力を伝えます。
こうして自転車の進行(細胞の増殖)は、細胞周期の進行(後輪の回転)で起こり、それはCyclin D-CDK複合体の形成と活性化(漕ぎ手がペダルをこいで、リン酸基をチェーンとして伝える)によって厳密に制御されています。
このCDK4/6を阻害することに成功すれば(漕ぎ手を奪ってしまえば)少なくとも無制限な細胞分裂は止まります。CDK4/6阻害剤 (パルボシクリブ(イブランス🄬)、リボシクリブ(キスカリ🄬)、アベマシクリブ(ベージニオ🄬)) と内分泌療法 (ホルモン剤) の併用療法は、ホルモン受容体陽性HER2陰性の進行あるいは転移性乳がんの治療に大きな進歩をもたらしました。標準治療がついに書き換わろうとしています。
さあお待たせしました。ここから論文の内容に入ります。
ホルモン受容体陽性、ERBB2陰性乳癌に対するサイクリン依存性キナーゼ4/6阻害剤:総説
O'Sullivan CC, et al: JAMA Oncol 2023
ランダム化第三相試験の結果から、ホルモン感受性HER2陰性の閉経後転移性乳がんの一次治療、二次治療におけるホルモン単独療法 (アロマターゼ阻害剤、タモキシフェン、またはフルベストラント) と比較して、CDK4/6阻害剤を追加することで疾患進行のリスクが約半分に減少することが実証されました。
これにより米国食品医薬品局と欧州医薬品庁は、一次治療、二次治療の両方で 3 つの CDK4/6阻害剤 の使用を承認しました。ただし、作用機序、副作用の内容、全生存期間 (OS) に関しては、3つのCDK4/6阻害剤の間で違いが明らかになりつつあります。
たとえばベージニオ🄬とキスカリ🄬はどちらも、進行再発乳がんだけではなく、高リスクホルモン受容体陽性早期乳がんに対する有効性を実証しています。イブランス🄬では証明されていません。
標準治療が3つもあっては困ります。ジェネリックのように基本同じ効果、同じ副作用であるならばまだしも、効果も副作用も異なるのでは混乱してしまいます。どこが違うのでしょうか。そしてどう使い分ければいいのでしょうか。
まずこれら3剤が乳がん治療に与える効果を証明した研究を復習してみましょう。
PFS、OSについてはもういいですか?理解していますか?もしまだでしたらその2を読んでおいてください。
一次治療、これは再発や進行(手術にならない)がんが見つかって最初の治療ということです。二次治療、これは一次治療で反応しなかった、あるいは反応していても再び進行が始まった際の二番目の治療を意味します。
PALOMA-1 : ホルモン感受性ありHER2陰性の閉経後転移性乳がん治療が対象
フェマーラ🄬単独とフェマーラ🄬+イブランス🄬の比較です。
一次治療においてPFSを10.2 か月から20.2か月に延長した(Phase 1/2)
ただしそれによるOSへの影響は証明できていない。
PALOMA-2:ホルモン感受性ありHER2陰性の閉経後転移性乳がん治療が対象
フェマーラ🄬単独とフェマーラ🄬+イブランス🄬の比較です。
一次(二次)治療においてPFSを14.5 か月から24.8か月に延長した(Phase 3)
ただしそれによるOSへの影響は証明できていない。
MONARCH-3:ホルモン感受性ありHER2陰性の閉経後転移性乳がん治療が対象
ホルモン剤単独とホルモン剤+ベージニオ🄬の比較です。
一次(二次)治療においてPFSを14.7 か月から28.2か月に延長した(Phase 3)
OSへの影響は、証明はされていないが、二次治療で改善が認められた。
MONALEESA-2:ホルモン感受性ありHER2陰性の閉経後転移性乳がん治療が対象
フェマーラ🄬単独とフェマーラ🄬+キスカリ🄬の比較です。
一次(二次)治療でにおいてPFSを16.0か月から25.3か月に延長した(Phase 3)
OSへの影響は、証明はされていないが、一次・二次治療で改善が認められた。
MONALEESA-7:ホルモン感受性ありHER2陰性の閉経前転移性乳がん治療が対象
タモキシフェンあるいは AI + LH-RH (ゾラデックスあるいはリュープリン)単独と
このホルモン治療+キスカリ🄬の比較です。
一次(二次)治療でにおいてPFSを13.0か月から23.8か月に延長した(Phase 3)
ただしOSへの影響は証明できていない。
それぞれ素晴らしい成績です。基本 ホルモン剤単独であれば1年程度であった効果が、CDK4/6阻害剤を追加すれば2年に延長する、ことが分かったのです。これは大変すばらしい成績です。PALOMA2の成績が発表された時、私も米国臨床腫瘍学会(ASCO)の現場でこれを聞いていましたが、会場の乳がん関連の発表がこればかり注目されて他がかすんでしまっていたことを覚えています。
標準治療が書き換わる、これは大変なことです。
これ以降、ホルモン感受性ありHER2陰性の閉経後転移性乳がん治療の、一次治療は、二次治療は、ホルモン剤単独ではなく、ホルモン剤にCDK4/6阻害剤を併用すること、が標準治療となりました。
日本乳がん学会の治療ガイドラインにも「非ステロイド性アロマターゼ阻害薬とCDK4/6阻害薬の併用が第一に検討される」の一文が添付されました。
しかし気付かれた方もおられるでしょう。そう3剤でイブランス🄬だけはOSでの延長効果が認められませんでした。
CDK4/6阻害剤のこうした成功を受けて、手術もできないような局所進行がん、再発乳がんだけではなく、手術可能な比較的早期乳がんであっても再発リスクの高い、悪性度の高い乳がん患者さんに、術後にCDK4/6阻害剤を予防的に投与すれば再発は減るのではないか、この研究が行われました。
術後補助療法において、ホルモン剤単独 VS ホルモン剤+CDK4/6阻害剤という臨床試験です。
しかし 実はこの研究がいま起こっているCDK4/6阻害剤における混乱のもととなりました。
ホルモン感受性乳がんにおける術後補助療法における CDK4/6阻害剤の使用を評価する前向き試験では、矛盾する結果が示されています。
PALLAS 試験 (n = 4600): ホルモン感受性HER2陰性 ステージ2、3の乳がんにおける術後補助療法
ホルモン剤単独 vs ホルモン剤+2年間のイブランス🄬
2回目の中間解析では、研究は無駄であるとして中止されました。
3年間での浸潤癌の再発無しで生存される確率は 単独で88.5%、併用で88.2%と差がありませんでした。
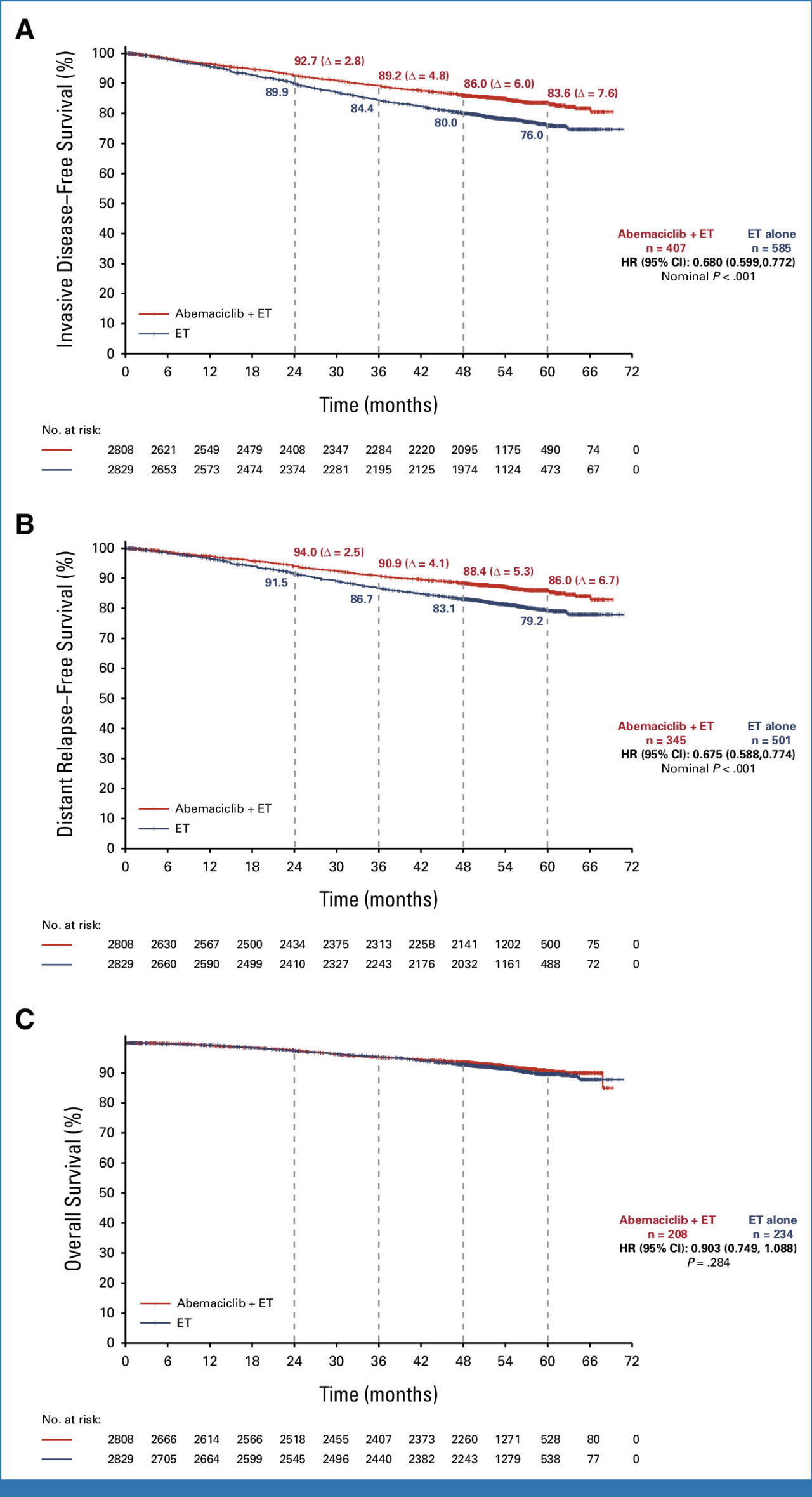
Monarch-E (n = 5637) :ホルモン感受性HER2陰性 高リスク乳がんにおける術後補助療法
ホルモン剤単独 vs ホルモン剤+2年間のベージニオ🄬
2年間での浸潤癌の再発無しで生存される確率は 単独で89.3%、併用で92.3%
4年間での浸潤癌の再発無しで生存される確率は 単独で79.4%、併用で85.8%
改善効果が証明されました。
これをうけて米国、そして日本でもKi-67 が 20% 以上のリンパ節転移陽性ホルモン受容体陽性HER2陰性乳がん患者に対して術後補助療法としてベージニオ🄬とホルモン剤の併用を承認しました。
NATALEE 試験:ホルモン感受性HER2陰性 高リスク乳がんにおける術後補助療法
ホルモン剤単独 vs ホルモン剤+3年間のキスカリ🄬
これはこの論文の時点では結果が発表されていませんでしたが現在は出ています。
3年間での浸潤癌の再発無しで生存される確率は 単独で87.1%、併用で90.4%
改善効果が証明されました。
気付かれた方もおられるでしょう。そう3剤でイブランス🄬だけは補助療法として効果を証明できませんでした。
ただ同じような薬剤が3剤もあればそれだけでも混乱します。
同じ効果、同じ副作用なら、一番安い薬がベストでしょう。ただ先に述べたように効果も、そして副作用も異なるのです。標準治療とまで言うのなら、そこをはっきりさせる必要があります。
残された疑問
1 すべてのCDK4/6阻害剤は ホルモン感受性ありHER2陰性の閉経後転移性乳がんのPFSを延長する。しかし転移性乳がんのOSの延長効果と、術後補助療法での無再発生存期間における効果はイブランス🄬にだけ認められないのはなぜか。
2 CDK4/6阻害剤は基本的に高価である。そして副作用もある。ホルモン感受性ありHER2陰性の閉経後再発乳がん患者さんは、全員にCDK4/6阻害剤を併用したほうがいいのだろうか?としたらどのCDK4/6阻害剤を選べばいいのだろうか。ホルモン感受性が非常に高い再発の一次治療の際、いままでホルモン剤単独療法で対応して、必ずしも悪い結果ではなく、何年もそれだけで問題なかった症例は存在していた。そういう患者さん、つまりとりあえず一次治療は今まで通りホルモン剤単独でいい患者さんを見分けるマーカー、指標のようなものはないのだろうか?ホルモン剤による一次治療に反応しなくなった際に初めてCDK4/6阻害剤の使用を勧める、これを見分ける指標はあるのだろうか?
3 CDK4/6阻害剤を使用しながら腫瘍が再び増悪を始めた、その際に、ホルモン感受性は失われていることが報告されている。それはCDK4/6阻害剤の種類によって差があるだろうか?
4 CDK4/6阻害剤が利かなくなるのはなぜだろうか?その耐性獲得の機序はどうなっているのだろうか?それはCDK4/6阻害剤の種類によって差があるだろうか?
5 腫瘍の微小環境はどのようにCDK4/6阻害剤への反応性に影響するのだろうか?それはCDK4/6阻害剤の種類によって差があるだろうか?
6 失われてしまったホルモン感受性は戻ってくるのだろうか?もし可能ならどうやって?